お腹の痛みや便通の乱れをいつものことと見過ごしていませんか?
お腹の痛みや不調は大腸がんのサインかもしれません。大腸がんはがんができる場所によって、全く異なる症状を示し、初期症状がほとんどなく静かに進行するのが特徴です。
この記事では、大腸がんができた部位ごとの痛みの特徴と見逃せない初期症状を解説します。あなたの体の異変に気づくために、正しい知識を身につけましょう。
大腸がんとは
大腸がんは、食べ物の最後の通り道である大腸の粘膜にできる悪性の腫瘍です。がんの発生には、ポリープからのがん化と正常な粘膜からの発生の2つがあります。日本人は、食生活の欧米化などの影響で、結腸や直腸にがんができやすい傾向にあります。(※1)
大腸がんの特徴は、同じ大腸がんと診断されても、患者さん一人ひとりで病気の性質が異なる点です。進行のスピードや薬の効き目などがさまざまで、治療の難しさにつながっています。
大腸がんは、初期の段階では自覚症状がほとんどなく、静かに進行することも少なくありません。早期に発見できれば、体への負担が少ない治療で完治が期待できます。40歳を過ぎたら、症状がなくても定期的な検診を受けることがおすすめです。
大腸がんで痛む場所は? 部位ごとの症状

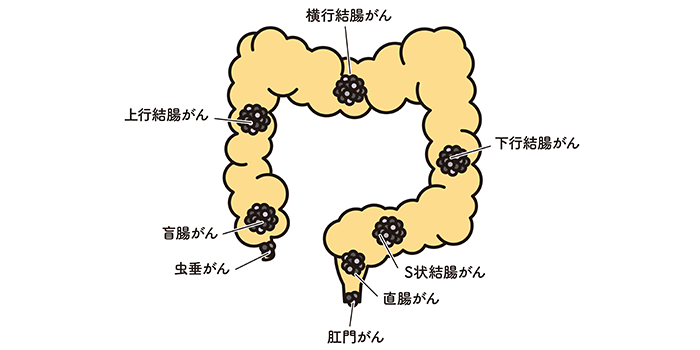
大腸がんは、がんができる場所によって痛みの感じ方や現れる症状が異なります。以下の部位ごとに、大腸がんになったときに痛む場所や症状を解説します。
- 直腸がん
- 左側結腸がん
- 右側結腸がん
直腸がん
直腸がんになると、肛門や下腹部を中心に痛みが出ます。
直腸は、便を一時的に溜めておく場所で、肛門のすぐ手前に位置します。がんができると、排便に直接関係する症状が出やすいのが特徴です。
直腸がんの主な症状は、鮮血の血便・残便感・排便時の痛みなどです。便意があるものの、排便ができなかったり、便が細くなったりするなどの排便トラブルが多く起こります。
これらの症状は、がんが便の通り道を狭くしたり、がんの表面がもろく出血しやすいために起こります。もし排便に関する変化が2週間以上続くようであれば、早めに消化器内科や肛門科を受診しましょう。
左側結腸がん
大腸の左側にある部分(下行結腸やS状結腸)は左側結腸と呼ばれ、この部分にがんができると左下腹部に痛みが出ます。
左側結腸は右側に比べて腸管が細くなっており、がんができると塞がりやすいです。腸が完全に塞がると、腸閉塞(ちょうへいそく)という状態になります。
左側結腸がんの主な症状は、お腹の張りや便秘・下痢の繰り返し、黒い赤色の血便などです。腸閉塞に至ると、激しい腹痛や吐き気、嘔吐などを引き起こすため、緊急の対応が必要になります。
右側結腸がん
大腸の右側(盲腸、上行結腸、横行結腸)は右側結腸と呼ばれ、がんができると右下腹部に痛みを生じさせます。
右側結腸は、腸管が比較的太く、がんがかなり大きくなるまで便の通り道が塞がれにくい部位です。腹痛などの自覚症状が出にくい特徴があり、症状に気づきにくいため、発見が遅れるケースも少なくありません。
右側結腸がんの症状は以下のとおりです。
- 原因不明の貧血
- 全身の倦怠感・疲れやすさ
- 腹部のしこり
- あいまいな腹部の不快感や鈍痛
はっきりした痛みが出にくいからこそ、原因不明の貧血や体調不良が続く場合には注意が必要です。当てはまる症状が少しでもあれば、大腸がんの可能性も視野に入れて、医療機関に相談しましょう。
大腸がんを見逃さないためのポイント

大腸がんを見逃さないために、「大腸がんの初期症状」と「進行・転移したときの症状の変化」を紹介します。
大腸がんの初期症状
大腸がんの初期症状は、ほかのお腹の病気と見分けがつきにくいものがほとんどです。以下の症状に当てはまるものがないか、確認してみましょう。
- 便通や便の形の変化
- 残便感
- 血便・粘血便
- お腹の張り
- 原因不明の貧血
これらのサインは、痔や過敏性腸症候群など、ほかの病気の可能性も考えられます。症状が2週間以上続く場合は、消化器内科や肛門科など専門の医療機関に相談することが大切です。
進行・転移したときの症状の変化
大腸がんが大きくなったり、大腸の壁を越えて周囲の臓器やリンパ節へ広がったり(転移)すると、よりはっきりとした症状が現れます。初期症状に加えて、激しい腹痛や嘔吐、明らかな体重減少などが見られるでしょう。黄疸(おうだん)や腹水、お腹以外の痛みが現れることもあります。
がんは、放置すると大きくなり、ほかの部位に転移する病気です。進行・転移に伴う症状の変化があった場合は、すぐに医療機関を受診することをおすすめします。
大腸がんの検査方法

大腸がんの診断の際は、一度にすべての検査を行うわけではありません。体に負担の少ない検査から始め、必要に応じて精密検査へ進むのが一般的です。
大腸がんの検査に関する以下の内容を解説します。
- 受診の目安と相談すべき診療科
- 便潜血検査
- 注腸検査
- 大腸内視鏡検査
受診の目安と相談すべき診療科
大腸がんの症状は、ほかの病気と似ているため、患者さん自身での判断は難しいです。以下のような症状が2週間以上続く場合は、一度専門医に相談しましょう。
- 便に血が混じる、便が黒っぽい
- 便秘と下痢を繰り返す
- 便が以前より細くなった
- 排便後も便が残っている感じがする(残便感)
- 原因がはっきりしないお腹の痛みが続く
- お腹が張る、しこりに触れる
- 健康診断で貧血を指摘された
気になる症状があれば、まずは消化器内科や胃腸科を受診することがおすすめです。お尻からの出血が主な症状であれば、肛門科も選択肢の一つになります。
便潜血検査
大腸がんの検査方法の一つが、便潜血検査です。便潜血検査は、大腸がんを発見するための手軽な検査であり、市区町村が実施する大腸がん検診で行われています。
便潜血検査では、便に微量の血液(潜血)が混じっていないかを調べます。大腸がんやポリープがあると、便が通過する際に表面がこすれて出血することがあるためです。出血したわずかな血液を調べることで、病気の可能性を探ります。
便潜血検査の流れは、以下のとおりです。
- 専用の容器を使い、2日間にわたって便の表面をこすって採取する
- 採取した便を医療機関や検診センターに提出する
- 検査で血液の反応があれば「陽性」、なければ「陰性」と判定される
陽性は、大腸のどこかで出血があるというサインであり、必ずしも大腸がんを意味するわけではありません。痔や良性のポリープが原因のことも多いです。ただし、がんの可能性を否定できないため、精密検査として大腸内視鏡検査を受けることがおすすめです。
陰性であっても、常に出血していないがんもあるため、100%安全とはいい切れません。症状がなくても、毎年定期的に検診を受けることが早期発見につながります。
注腸検査
大腸がんの検査方法には、注腸検査もあります。
注腸検査は、バリウム(造影剤)と空気を肛門から注入し、大腸をX線で撮影する検査です。大腸全体の形を把握するのに役立ち、がん・ポリープの位置や大きさ、腸が狭くなっている場所などを調べられます。
腸の癒着が強く、内視鏡の挿入が難しい方などには注腸検査が適しているでしょう。
注腸検査では、検査の前日から食事制限があり、当日は下剤を飲んで腸の中を空にする必要があります。検査で異常な影が見つかった場合は、良性か悪性かを確定させるために、改めて組織を採取できる大腸内視鏡検査を受けなければなりません。
大腸内視鏡検査
大腸内視鏡検査は、先端に高性能な小型カメラがついた細いスコープを肛門から挿入し、大腸がんがないかを調べる方法です。大腸全体の粘膜を直接観察でき、以下のような利点があります。
- がんが疑わしい部分を採取し、病理検査で確定診断ができる
- がんやポリープがあれば、その場で切除できる
- 微細な病変の発見率が高い
近年では、特殊な光で血管の模様などを強調する画像増強内視鏡(IEE)という技術が、機器に広く用いられております。IEEでは、粘膜表面の微細な構造や血管のパターンが強調されるため、見逃しやすかった初期のがんの発見率が向上しています。(※2)
大腸がんの治療法

大腸がんの治療方法は、がんの進行度(ステージ)や発生した場所、全身の状態などを総合的に評価して選択されます。
大腸がんの治療法は以下の3つです。
- 抗がん剤治療
- 放射線治療
- 内視鏡手術
①抗がん剤治療
抗がん剤治療は、薬の力でがん細胞の増殖を抑えたり、破壊したりする治療法です。点滴や内服薬で体内に薬成分を入れ、血液の流れに乗って全身のがん細胞に働きかけます。抗がん剤治療の目的は、手術後の再発防止と進行・再発した場合の延命や症状緩和です。
近年のがん研究では、がん細胞そのものだけでなく、がんを取り巻く環境が治療効果に影響するかが注目されています。がんの遺伝子情報や性質を詳しく調べ、効果が期待できる薬剤を選択することが重要です。(※3)
②放射線治療
大腸がんの治療法には、放射線治療もあります。
放射線治療は、高エネルギーのX線などを体の外から照射し、がん細胞の遺伝子にダメージを与えて破壊する方法です。手術前もしくは手術後に行われるケースがあり、症状の緩和を目的に使われます。
放射線治療を行うかどうかは、がんの位置や進行度、患者さんの年齢・状態などから総合的に判断されます。手術ができない症例に対して行われる傾向です。
直腸がんの治療では、抗がん剤と放射線治療を組み合わせる「化学放射線療法」が標準的に行われることも多く、治療効果の向上が期待できます。
③内視鏡手術
大腸がんの治療法としては、大腸カメラ(内視鏡)手術もあります。がんがまだ大腸の壁の浅い部分にとどまっている早期の段階であれば、内視鏡を用いてがんを切除できます。
内視鏡手術の対象となるのは、以下の条件を満たすがんです。
- がんが粘膜内、または粘膜下層の浅い部分にとどまっている
- リンパ節に転移している可能性が極めて低いと判断される
- 病変を安全に一括で切除できる大きさと形である
主な方法として、輪っか状のワイヤーをかけて高周波電流で焼き切る内視鏡的粘膜切除術(EMR)があります。より大きな病変に対しては、電気メスで粘膜下層を少しずつ剥がしていく内視鏡的粘膜下層剥離術(ESD)が使用されることが多いです。
まとめ
左側結腸・右側結腸・直腸など、大腸がんができる場所によって、痛みの場所をはじめとした症状が異なります。大腸がんは初期段階では自覚症状がほとんどないため、早期に検査を受けて発見することが大切です。
便に血が混じる、便秘と下痢を繰り返す、原因不明の貧血など、少しでも体に異変を感じたら、自己判断で放置せず、消化器内科などの専門医に相談しましょう。
大腸内視鏡検査を行える医療機関であれば、大腸内の異変を見つけた場合にその場で治療を行えるケースもあります。受診する医療機関を探す際には、大腸内視鏡検査が行えるかどうかチェックすると良いでしょう。
参考文献
- 国立研究開発法人国立がん研究センター:「がん種別統計情報」.
- Sakamoto T, Akiyama S, Narasaka T, Tuchiya K.Advancements and limitations of image-enhanced endoscopy in colorectal lesion diagnosis and treatment selection: A narrative review.DEN Open,2025,6(1),e70141.
- Garemilla SSS, Gampa SC, Garimella S.Role of the tumor microenvironment in cancer therapy: unveiling new targets to overcome drug resistance.Med Oncol,2025,42(6),202.